A RETENIR
– Une baisse de la sensibilité aux contrastes
– Une baisse d’acuité visuelle
– Une vision déformée ou gondolée
– Une apparition d’une tache centrale : un scotome
Ces signes doivent amener à consulter rapidement un ophtalmologiste.
La DMLA est actuellement la première cause de malvoyance sévère dans les pays industrialisés, chez les sujets de plus de 50 ans. Elle est devenue un véritable problème de santé publique, son incidence devrait doubler dans les 20 prochaines années en raison de l’augmentation de l’espérance de vie.
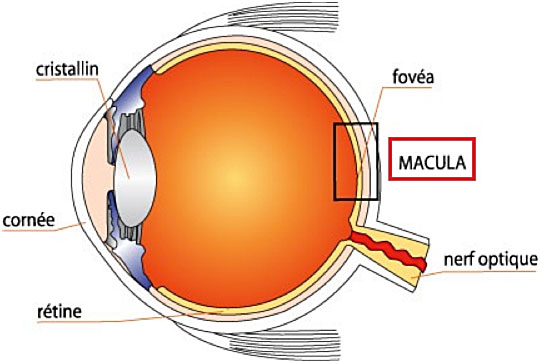
Elle touche sélectivement la région maculaire, c’est à dire la zone centrale de la rétine, entraînant une perte progressive de la vision centrale. Elle laisse habituellement intacte la vision périphérique ou latérale.
La macula est le centre de la rétine. Elle assure la vision centrale: c’est sur elle que se forme l’image de l’objet que vous regardez.
La macula occupe la partie centrale de la rétine sur une petite surface (diamètre de 2 mm environ), directement dans l’axe optique. Elle transmet 90% de l’information visuelle traitée par le cerveau.
Elle est très riche en cellules visuelles responsables de l’acuité visuelle (perception des détails fins) et de la vision des couleurs (les cônes).
La DMLA peut apparaître dès l’âge de 50 ans.
Son diagnostic est souvent fait 10 à 15 ans plus tard.
On distingue deux formes évolutives de DMLA, la forme atrophique (ou « sèche ») et la forme exsudative (ou « humide »), qui ont les mêmes conséquences sur la vision mais évoluent à des vitesses différentes.
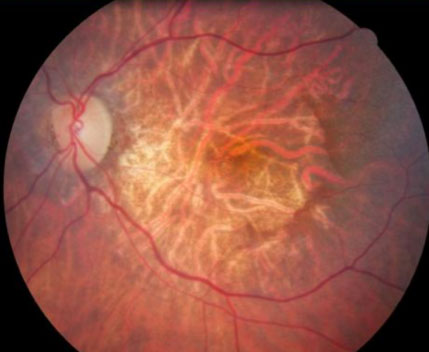
La DMLA « sèche » ou atrophique est de loin la plus fréquente. Cette forme évolue lentement, mais inéluctablement vers une baisse sévère de l’acuité visuelle. Elle se caractérise par la disparition progressive. Des cellules de l’épithélium pigmentaire de la rétine. Aujourd’hui, aucun traitement n’existe.
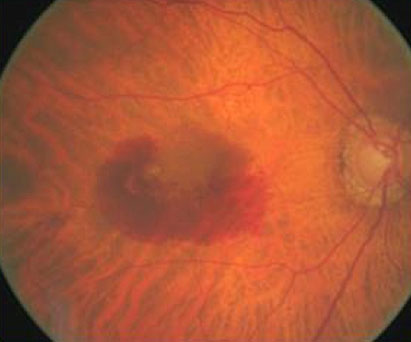
La DMLA exsudative ou « humide » est la forme la moins fréquente. Elle se caractérise par la formation de nouveaux vaisseaux (« néovaisseaux ») sous la rétine, gênant ainsi la vision.
Son évolution peut être particulièrement rapide, conduisant à une perte de la vision centrale en quelques semaines à quelques années.
Pour cette forme, des solutions thérapeutiques peuvent exister. En effet, des traitements efficaces, prescrits et administrés par un spécialiste en ophtalmologie sont actuellement disponibles.
FACTEURS DE RISQUE
Les facteurs de risque clairement définis de la DMLA sont l’âge et le tabac.
L’âge est un facteur de risque essentiel, contre lequel on ne peut évidemment pas agir…
Le deuxième facteur de risque reconnu est le tabac. Une étude a montré l’augmentation de la fréquence de la DMLA chez les fumeurs ; ce risque persiste jusqu’à 20 ans après l’arrêt du tabac. Cependant, des personnes n’ayant jamais fumé de leur vie peuvent être atteintes de DMLA.
D’autres facteurs de risque tels que l’hérédité, l’exposition à la lumière, la couleur des yeux, l’hypertension artérielle, l’obésité ont été évoqués, mais à l’heure actuelle, ils ne sont pas confirmés.
LES PREMIERS SIGNES DE LA MALADIE
Les premiers signes de la maladie sont habituellement discrets et peuvent être négligés : une baisse de la vision chez la personne qui prend de l’âge ne doit pas être mise sur le compte du vieillissement naturel.
Diminution de la sensibilité aux contrastes
(d’abord vous pouvez avoir l’impression de manquer de lumière pour lire ou écrire. Les images peuvent vous paraître plus ternes ou jaunies).
Diminution de l’acuité visuelle
(vous pouvez également ressentir des difficultés à percevoir les détails. La baisse de l’acuité visuelle peut intervenir de manière rapide).
Déformation des lignes droites
(vous pouvez aussi percevoir les lignes droites comme déformées ou ondulées).
Apparition d’une tache sombre centrale
(enfin, vous pouvez percevoir une tache noire ou grise (appelée scotome) devant l’œil, qui vous gêne pour distinguer les éléments).
Un test simple pour vérifier votre vue : Test de la grille d’Amsler. Demandez la à votre ophtalmologiste.
La DMLA débute en règle générale à un œil avec des symptômes peu perceptibles car le deuxième œil permet une vision peu invalidante. Cela peut conduire à la découverte de la maladie à un stade très évolué. Or des modifications de la macula peuvent être découvertes à un stade précoce.
Le dépistage précoce est essentiel, à partir de 50 ans, pour toutes les formes de DMLA.
EXAMENS NÉCESSAIRES AU DIAGNOSTIC D’UNE DMLA
Seul un ophtalmologiste peut poser le diagnostic de la DMLA.
Pour le diagnostic, la première étape consiste à mesurer l’acuité visuelle de près et de loin. Puis l’ophtalmologiste procède à un examen du fond d’œil. Il s’agit d’un examen de routine pratiqué lors d’une consultation chez le spécialiste. Suivant la forme de DMLA diagnostiquée, d’autres examens peuvent vous être prescrits, comme l’angiographie et l’OCT (Tomographie en Cohérence Optique).
Le diagnostic repose sur l’examen du fond d’œil.
L’examen du fond d’œil permet de mettre en évidence certaines anomalies caractéristiques d’une DMLA. Des examens complémentaires, tels que l’angiographie et l’OCT, seront effectués si nécessaire pour confirmer le diagnostic.
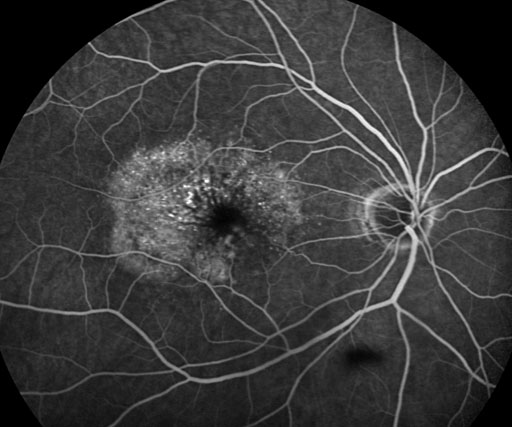
Une angiographie est essentielle dans le diagnostic de la DMLA exsudative.
Cet examen consiste à photographier les vaisseaux de la rétine après injection intraveineuse d’un colorant fluorescent. Il montre ainsi les vaisseaux et le tissu de la rétine.
Dans les 2 à 3 heures qui suivent ces deux examens, vous ne devez pas conduire à cause de la dilatation pupillaire nécessaire.
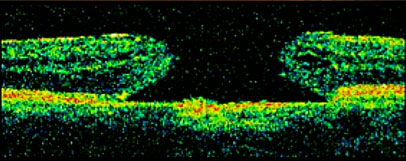
L’OCT est un examen de plus en plus utilisé dans la DMLA exsudative, surtout pour suivre l’évolution de la maladie.
L’OCT (Tomographie par Cohérence Optique) permet une exploration anatomique des couches de tissus constituant la rétine.
LA DMLA EN VIDÉO
La DMLA première cause de déficit visuel chez les personnes âgées des pays industrialisés, est une affection qui touche la macula, petite région d’un à deux millimètres située au centre de la rétine et alimentée dans sa plus grande partie par les vaisseaux choroïdiens situés derrière l’écran pigmentée.